USG wątroby – po co się je wykonuje i czego można się spodziewać
Główne powody zlecania badania USG wątroby
USG wątroby jest jednym z najczęściej wykonywanych badań obrazowych jamy brzusznej. Lekarze zlecają je zarówno w profilaktyce, jak i przy konkretnych dolegliwościach czy nieprawidłowych wynikach badań krwi. Kluczowa przewaga tej metody: jest nieinwazyjna, bezbolesna, dostępna i nie wiąże się z promieniowaniem jonizującym.
Do typowych wskazań należą między innymi:
- podwyższone enzymy wątrobowe (ALT, AST, GGTP, ALP) lub bilirubina w badaniach krwi,
- dolegliwości bólowe w prawym podżebrzu, uczucie rozpierania,
- podejrzenie stłuszczenia wątroby, choroby alkoholowej wątroby lub chorób metabolicznych,
- kontrola przy przewlekłych chorobach wątroby (WZW B, WZW C, autoimmunologiczne zapalenie wątroby, marskość),
- podejrzenie guzów wątroby, przerzutów, torbieli, zmian ogniskowych o niejasnym charakterze,
- profilaktyczna ocena narządu u osób z otyłością, cukrzycą, zespołem metabolicznym, nadużywaniem alkoholu,
- monitorowanie pacjentów po zabiegach onkologicznych lub po leczeniu zmian wątrobowych.
Wielu pacjentów trafia na USG wątroby z „przypadkowego” powodu – np. przy okazji rutynowego USG jamy brzusznej lub diagnostyki niespecyficznych dolegliwości trawiennych. Wtedy w opisie badania mogą pojawić się informacje o stłuszczeniu, torbielach czy zmianach ogniskowych, które dotąd nie dawały objawów.
Możliwości i ograniczenia USG w ocenie wątroby
USG wątroby dobrze pokazuje wielkość narządu, echostrukturę miąższu, zarysy i obecność zmian ogniskowych (guzków, torbieli, ognisk stłuszczenia, ognisk hypoechogenicznych lub hyperechogenicznych). Dobrze uwidacznia także drogi żółciowe wewnątrz- i zewnątrzwątrobowe oraz naczynia (żyła wrotna, żyły wątrobowe, tętnica wątrobowa – zwłaszcza przy użyciu dopplera).
Jednocześnie ta metoda ma wyraźne granice. USG nie pozwala z całą pewnością rozstrzygnąć charakteru każdej zmiany ogniskowej. Obraz może silnie sugerować np. naczyniaka (hemangioma wątroby w USG) czy torbiel prostą, ale ostateczne potwierdzenie bywa zarezerwowane dla tomografii komputerowej (TK), rezonansu magnetycznego (MRI) lub – w wybranych sytuacjach – biopsji. USG gorzej ocenia małe zmiany głęboko położone, szczególnie u osób otyłych lub przy dużej ilości gazów jelitowych.
Co wiemy: USG wątroby jest pierwszym narzędziem do wykrywania stłuszczenia, torbieli i wielu łagodnych zmian ogniskowych. Czego nie wiemy po samym USG: czy każda zmiana ogniskowa to łagodny proces, czy na pewno nie ma wczesnych, bardzo małych ognisk nowotworowych – tutaj potrzebne są badania uzupełniające.
USG a TK/MRI w diagnostyce wątroby
Tomografia komputerowa i rezonans magnetyczny to metody bardziej szczegółowe niż USG. TK i MRI stosuje się wówczas, gdy:
- USG wykryło zmianę ogniskową wątroby o niejednoznacznym obrazie,
- podejrzewa się złośliwy guz wątroby lub przerzuty,
- trzeba precyzyjnie ocenić unaczynienie zmiany,
- planuje się leczenie zabiegowe (resekcja, ablacja, radioterapia celowana).
TK i MRI, zwłaszcza po podaniu kontrastu, umożliwiają analizę tzw. faz naczyniowych (tętniczej, wrotnej, późnej), co jest kluczowe przy różnicowaniu charakteru guzów. USG natomiast jest idealne jako badanie wstępne i kontrolne, tanie i bezpieczne, powtarzane wielokrotnie bez obciążenia dla pacjenta.
Badanie przesiewowe a celowana kontrola znanej zmiany
W praktyce lekarze wykonują USG wątroby w dwóch głównych trybach:
- Badanie przesiewowe (screeningowe) – szeroka ocena wątroby u osoby bez znanej patologii. Tutaj celem jest wykrycie stłuszczenia, pierwszych cech marskości, nieznanych wcześniej torbieli czy przypadkowych zmian ogniskowych.
- Badanie celowane – skoncentrowane na konkretnej znanej zmianie: np. kontrola hemangioma wątroby w USG, ocena powiększającej się torbieli czy monitorowanie guzka opisanego wcześniej w TK/MRI.
W opisie USG często można znaleźć wzmianki, które sugerują charakter badania. Przykładowo: „W porównaniu z badaniem z dnia…” – to sygnał, że ocena dotyczy dynamiki znanej zmiany. Z kolei opis bez odniesień do wcześniejszych badań częściej dotyczy pierwszego, przesiewowego USG jamy brzusznej.
Jak często wykonywane jest kontrolne USG wątroby
Częstotliwość kontroli zależy od tego, co stwierdzono w badaniu i w jakim stanie jest wątroba. Kilka przykładów z praktyki:
- proste stłuszczenie wątroby u osoby z nadwagą – kontrola USG wątroby co 12–24 miesiące, chyba że lekarz zaleci inaczej,
- znana łagodna zmiana ogniskowa o typowym obrazie (np. niewielki hemangioma) – zwykle powtórne USG po 6–12 miesiącach, później rzadziej lub tylko przy zmianie objawów,
- podejrzenie choroby przewlekłej (np. marskości) – indywidualny plan kontroli, często co 6–12 miesięcy, czasem częściej,
- pacjent onkologiczny – terminy badań kontrolnych ściśle zależą od typu nowotworu, schematu leczenia i zaleceń onkologa.
Informacja „kiedy powtarzać USG wątroby” zwykle pojawia się na końcu opisu lub w zaleceniach lekarza prowadzącego. Jeśli jej brakuje, warto o to zapytać przy najbliższej wizycie.
Przygotowanie do USG wątroby i przebieg badania krok po kroku
Standardowe zasady przygotowania do USG jamy brzusznej
Jakość obrazu USG wątroby w dużej mierze zależy od przygotowania. Kluczowe jest ograniczenie ilości gazów w jelitach i zapewnienie dobrego „okna akustycznego”. W zaleceniach ośrodków diagnostycznych często powtarzają się podobne reguły:
- na czczo – zwykle 6–8 godzin bez jedzenia; można pić niewielką ilość wody,
- unikanie produktów gazotwórczych dzień przed badaniem (rośliny strączkowe, napoje gazowane, kapusta, duże ilości surowych warzyw),
- ograniczenie palenia papierosów i żucia gumy przed badaniem – połykanie powietrza zwiększa ilość gazów w przewodzie pokarmowym,
- leki na stałe – zwykle przyjmowane jak zwykle, małym łykiem wody, chyba że lekarz zaleci inaczej,
- preparaty zmniejszające gazy (simetikon i podobne) – czasem zalecane przez lekarza dzień przed badaniem.
W przypadku pacjentów z cukrzycą, kobiet w ciąży lub osób w ciężkim stanie ogólnym sposób przygotowania może być modyfikowany – decyzję podejmuje lekarz kierujący lub wykonujący badanie.
Wpływ gazów jelitowych, otyłości i innych czynników na ocenę wątroby
Wątroba leży stosunkowo wysoko, częściowo schowana za łukiem żebrowym. Fale ultradźwiękowe nie przenikają dobrze przez powietrze, dlatego nadmierna ilość gazów w jelitach powyżej wątroby powoduje „zaciemnienie” obrazu. Wtedy radiolog może mieć trudność w ocenie całości miąższu i zmian głęboko położonych.
Znaczenie ma także otyłość brzuszna. Gruby, otłuszczony powłok brzusznych i wątroba położona głęboko utrudniają transmisję fali. W opisie badania może pojawić się sformułowanie typu „jakość badania utrudniona z powodu otyłości” lub „ograniczona ocena miąższu”. To nie jest zarzut wobec pacjenta, lecz rzetelna informacja o ograniczeniach metody.
Dodatkowo na wizualizację wpływają: blizny pooperacyjne (zwłókniała tkanka gorzej przewodzi ultradźwięki), deformacje klatki piersiowej, trudności z wstrzymaniem oddechu czy ból przy ucisku głowicą.
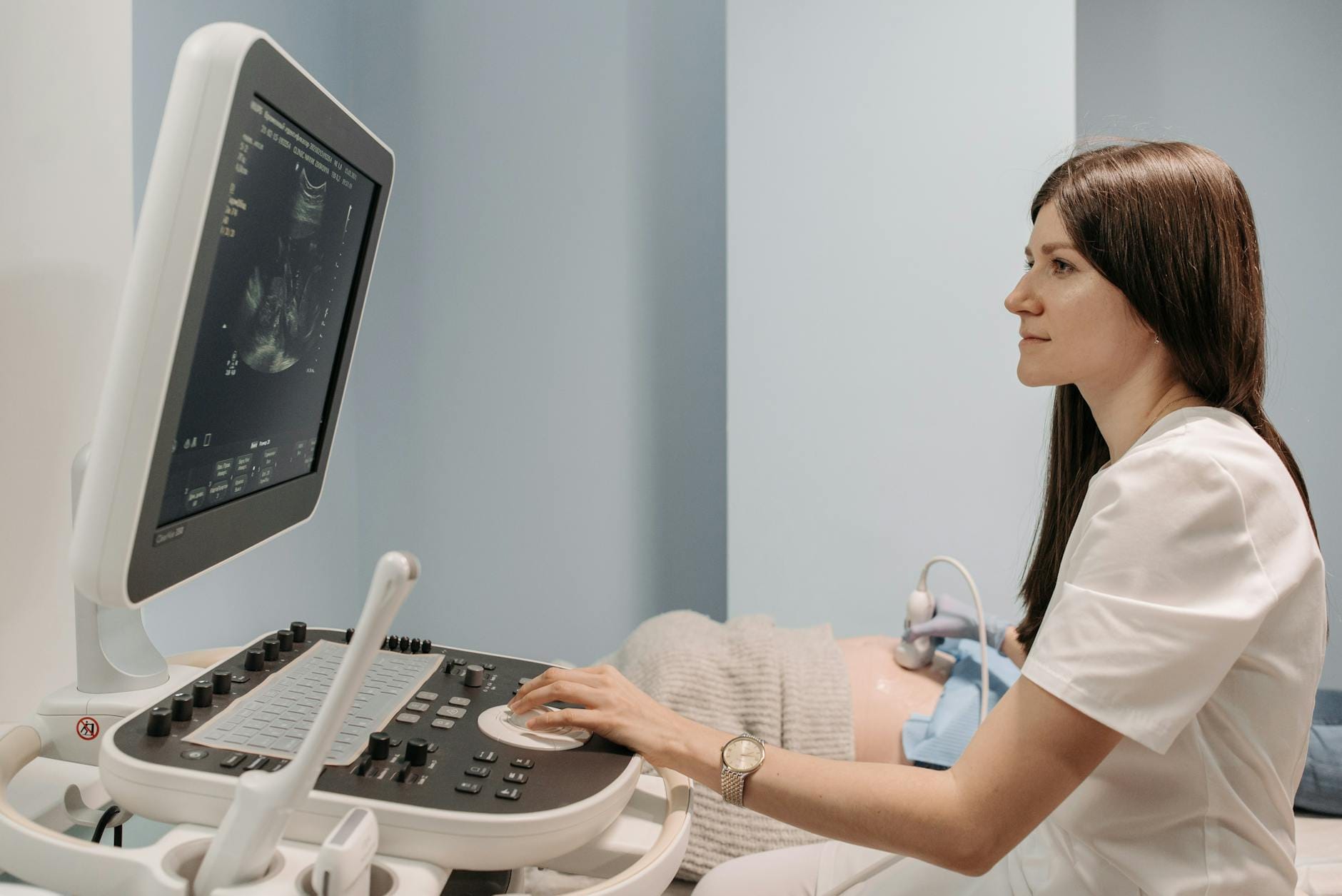
Przebieg badania USG wątroby – krok po kroku
Badanie jest krótkie, zwykle trwa kilkanaście minut. Typowy przebieg wygląda następująco:
- Pacjent kładzie się na leżance na plecach, odsłaniając brzuch i prawe podżebrze.
- Na skórę nakładany jest żel, który poprawia przewodzenie ultradźwięków i usuwa pęcherzyki powietrza między głowicą a skórą.
- Lekarz przykłada głowicę USG i przesuwa ją w różnych kierunkach, zmieniając jednocześnie ustawienia aparatu (głębokość, wzmocnienie, fokus).
- Pacjent jest proszony o głęboki wdech i zatrzymanie oddechu na kilka sekund – obniża to przeponę i poprawia widoczność wątroby.
- Czasem pacjent odwraca się na lewy bok lub na plecach jest lekko przekręcany, aby zmienić kąt „wejścia” fali ultradźwiękowej.
- W trakcie badania lekarz wykonuje pomiary (np. wymiarów wątroby, średnicy żyły wrotnej) i zapisuje obrazy kluczowych przekrojów.
Sam kontakt głowicy ze skórą może być nieco niekomfortowy przy większym ucisku, ale badanie nie powoduje bólu. Warto sygnalizować lekarzowi każde nasilone dolegliwości – np. silny ból przy ucisku pod prawym łukiem żebrowym, co też bywa informacją diagnostyczną.
Co pacjent widzi na ekranie, a co faktycznie interpretuje lekarz
Na monitorze aparatu USG obraz przypomina czarno-białą „śnieżycę” z wyraźniej zarysowanymi strukturami. Dla osoby niewprawionej trudno odróżnić wątrobę od innych narządów. Radiolog ocenia jednak szereg szczegółów:
- kształt i wielkość wątroby,
- jednorodność lub niejednorodność echostruktury,
- obecność obszarów odmiennych (ognisk hypoechogenicznych lub hyperechogenicznych, bezechowych torbieli),
- granice zmian – ostre czy rozmyte, regularne czy nieregularne,
- relacje zmian do naczyń i dróg żółciowych,
- unaczynienie w dopplerze (duże naczynia w obrębie zmiany, przepływ krwi, charakter fali).
Na tej podstawie formułuje opis: stłuszczenia wątroby, obecności torbieli czy zmian ogniskowych. Dla pacjenta obraz bywa nieczytelny, dlatego kluczowe jest jasne, rzeczowe omówienie wyniku przez lekarza kierującego.
Niepełny opis z powodu ograniczonej wizualizacji
Czasami w opisie badania USG wątroby pojawia się wzmianka typu „ocena miąższu wątroby utrudniona z powodu niesprzyjających warunków” lub „głębiej położone struktury niewidoczne”. Najczęstsze powody to:
- otyłość,
- znaczne stłuszczenie wątroby powodujące zacienienie głębszych warstw,
- duża ilość gazów jelitowych,
- blizny pooperacyjne,
- silny ból przy ucisku, uniemożliwiający pełną ocenę.
Taki dopisek nie oznacza automatycznie patologii, ale sygnalizuje, że nie można całkowicie wykluczyć drobnych zmian w głębi miąższu. W tej sytuacji lekarz może zalecić powtórzenie badania po lepszym przygotowaniu lub skierować na dokładniejszą metodę (TK, MRI), zwłaszcza jeśli są inne niepokojące sygnały (np. wyniki krwi, objawy).

Jak czytać opis USG wątroby – podstawowe pojęcia i słownictwo
Struktura typowego opisu USG wątroby
Opis badania USG wątroby powstaje według dość typowego schematu. Najczęściej zawiera informacje o:
- wielkości wątroby – czy jest w normie, powiększona (hepatomegalia), czy zmniejszona,
- echostrukturze miąższu – jednorodna czy niejednorodna, prawidłowa czy wzmożona,
- obrysach narządu – gładkie, równe czy zniekształcone, guzowate (np. w marskości),
- naczyniach – średnica żyły wrotnej, żył wątrobowych, ewentualne cechy nadciśnienia wrotnego,
- drogach żółciowych – szerokość, obecność poszerzenia, złogów,
Najczęstsze sformułowania dotyczące echogeniczności
W opisie USG wątroby kluczowe są określenia odnoszące się do „jasności” obrazu. To one prowadzą do rozpoznań typu stłuszczenie, włóknienie czy zmiany ogniskowe. Najczęściej pojawiają się zwroty:
- echostruktura prawidłowa – wątroba ma równomierny, jednorodny obraz, nie jest ani wyraźnie jaśniejsza, ani ciemniejsza niż sąsiednie narządy,
- wzmożona echogeniczność miąższu – wątroba jest „jaśniejsza” w USG; typowe m.in. dla stłuszczenia, zwłóknienia, czasem dla zmian zapalnych,
- obniżona echogeniczność – wątroba jest „ciemniejsza”; może towarzyszyć ostrym stanom zapalnym, zastojowi krwi, części niektórych zmian ogniskowych,
- echostruktura niejednorodna – obraz jest „plamiasty”, z naprzemiennymi obszarami jaśniejszymi i ciemniejszymi; najczęściej wynik nacieków zapalnych, włóknienia, ogniskowego stłuszczenia lub ogniskowego braku stłuszczenia,
- ziarnista echostruktura – drobne, liczne odbicia ultradźwięków; opis bywa kojarzony z przewlekłymi chorobami wątroby, w tym z zaawansowanym stłuszczeniem lub włóknieniem.
Sam opis „wzmożona echogeniczność” nie jest jeszcze diagnozą stłuszczenia – to fakt obrazowy. Lekarz prowadzący dokłada do tego wyniki krwi i obraz kliniczny, zadając dwa proste pytania: co wiemy (np. pacjent z otyłością, podwyższonymi enzymami), a czego jeszcze nie wiemy (np. czy nie ma towarzyszącego zapalenia autoimmunologicznego).
Wielkość wątroby i pojęcie hepatomegalii
W opisie USG często pada słowo hepatomegalia – oznacza ono powiększenie wątroby, a nie konkretną chorobę. Radiolog ocenia:
- wymiar płata prawego i lewego w różnych przekrojach,
- ułożenie krawędzi wątroby względem łuku żebrowego,
- kształt dolnego brzegu (zaokrąglony, ostry, ząbkowany).
Powiększenie wątroby może towarzyszyć prostemu stłuszczeniu, ale również zastojowi w krążeniu (np. niewydolność serca), zapaleniu (WZW), chorobom spichrzeniowym czy naciekom nowotworowym. Informacja „wątroba niepowiększona” lub „wątroba powiększona, o zaokrąglonych brzegach” to kolejny fakt, który trzeba zestawić z resztą danych klinicznych.
Opis zmian ogniskowych – co oznaczają kluczowe zwroty
Wynik USG z wzmianką „zmiana ogniskowa wątroby” budzi niepokój. Samo sformułowanie jest neutralne – opisuje fakt, że w obrębie jednorodnego zwykle miąższu pojawił się obszar o innym wyglądzie. W raporcie można spotkać:
- hyperechogeniczna zmiana ogniskowa – jaśniejsza niż otaczający miąższ; typowo tak wygląda niewielki naczyniak (hemangioma), ogniskowe stłuszczenie, czasem niektóre przerzuty,
- hypoechogeniczna zmiana ogniskowa – ciemniejsza; może odpowiadać ogniskowemu zapaleniu, części guzów łagodnych (np. FNH) i złośliwych, a także ogniskowemu brakowi stłuszczenia w otoczeniu stłuszczonej wątroby,
- bezechowa przestrzeń o gładkich ścianach – zazwyczaj typowy obraz prostej torbieli, w USG widocznej jako czarna, „pusta” bańka z tylnym wzmocnieniem sygnału,
- zmiana o niejednorodnej echostrukturze – obraz mieszany, z fragmentami jaśniejszymi i ciemniejszymi; spotykany m.in. w guzach złożonych, w zmianach po przebytych krwotokach czy martwicy,
- zmiana lita – wypełniona tkanką, bez cech typowej torbieli; wymaga zwykle bardziej szczegółowej diagnostyki, bo zakres możliwych rozpoznań jest szeroki.
Opis bywa uzupełniony o ocenę unaczynienia w dopplerze, obecność pseudotorebki, cechy naciekania sąsiednich struktur i ewentualne poszerzenie dróg żółciowych – to elementy, które pomagają wstępnie odróżnić zmiany łagodne od podejrzanych.
Słownictwo sugerujące łagodny charakter zmiany
Radiolog często zaznacza w opisie, jeśli zmiana wygląda typowo dla łagodnej struktury. Można spotkać określenia:
- obraz zmiany typowy dla naczyniaka – najczęściej mała, dobrze odgraniczona, bardzo jasna (hyperechogeniczna) zmiana, bez patologicznego przepływu w dopplerze,
- prosta torbiel wątroby – bezechowa, o cienkiej ścianie, z tylnym wzmocnieniem; nie zawiera przegród, zgrubień ściany, zwapnień,
- cechy ogniskowego stłuszczenia – jasno opisana „plama” w typowym rejonie (np. przy wnęce wątroby), bez cech ucisku na naczynia ani poszerzenia dróg żółciowych.
Tego typu sformułowania zwykle idą w parze z propozycją odstępu do kontroli lub zaleceniem porównania z poprzednimi badaniami, a nie z natychmiastową pilną diagnostyką onkologiczną.
Stłuszczenie wątroby w USG – obraz, przyczyny, co dalej
Jak wygląda stłuszczona wątroba w USG
W stłuszczeniu wątroby (NAFLD/MAFLD) w komórkach wątrobowych gromadzi się tłuszcz. Ultrasonografia nie mierzy zawartości tłuszczu bezpośrednio, ale rejestruje skutki dla obrazu:
- wzmożona echogeniczność miąższu – wątroba jest wyraźnie jaśniejsza niż nerka; to jeden z podstawowych kryteriów,
- zanik widoczności głębszych struktur – fale ultradźwiękowe są silniej tłumione, przez co tylne części wątroby, a czasem przepona, stają się słabiej widoczne („zanik echa głębokiego”),
- powiększenie wątroby – szczególnie w początkowych stadiach stłuszczenia; w bardziej zaawansowanych stadiach z włóknieniem wątroba może się z kolei zmniejszać,
- zaokrąglenie brzegów – dolny brzeg jest mniej ostry, czasem „wychodzi” spod łuku żebrowego.
W opisach pojawiają się określenia typu „wątroba o wzmożonej, nieco ziarnistej echostrukturze, sugerującej stłuszczenie” lub „cechy stłuszczenia w stopniu umiarkowanym”. Nie jest to klasyfikacja histopatologiczna – USG jedynie szacuje nasilenie zjawiska na podstawie obrazu.
Stopień stłuszczenia – jak daleko sięga możliwości USG
W części prac naukowych próbuje się dzielić stłuszczenie wykrywane w USG na łagodne, umiarkowane i znaczne. W praktyce klinicznej ważniejsza jest odpowiedź na pytanie: czy stłuszczenie jest na tyle nasilone, że może sugerować większe ryzyko towarzyszącego zapalenia (NASH) i włóknienia.
USG ma ograniczenia – nie odróżnia czystego stłuszczenia od zapalnego stłuszczeniowego zapalenia wątroby z taką dokładnością jak biopsja czy specjalistyczne techniki rezonansu magnetycznego. Jeśli więc opis mówi o „zaawansowanym stłuszczeniu” i „podejrzeniu włóknienia”, lekarz zwykle sięga po dodatkowe metody: elastografię, rezonans, a w wybranych sytuacjach biopsję.
Przyczyny stłuszczenia – od stylu życia po choroby współistniejące
Lista możliwych przyczyn stłuszczenia jest długa. Część z nich jest odwracalna, część wymaga stałego monitorowania:
- otyłość i zespół metaboliczny – najczęstsze tło; zwykle łączy się z insulinoopornością, nadciśnieniem, zaburzeniami lipidowymi,
- nadmierne spożycie alkoholu – nawet jeśli dawki nie są bardzo wysokie, wieloletnia ekspozycja może prowadzić do stłuszczenia alkoholowego,
- cukrzyca typu 2 – zwłaszcza źle kontrolowana; stłuszczenie jest częstym „towarzyszem” podwyższonej glikemii,
- niektóre leki – m.in. długotrwałe stosowanie glikokortykosteroidów, niektórych cytostatyków, leków przeciwpadaczkowych,
- nagłe zmiany masy ciała – bardzo szybkie tycie lub chudnięcie, żywienie pozajelitowe, diety skrajnie restrykcyjne,
- rzadsze choroby – np. niektóre wrodzone zaburzenia metabolizmu tłuszczów.
USG jedynie pokazuje skutek. O odnalezieniu przyczyny decyduje rozmowa z pacjentem, analiza leków, wyników badań laboratoryjnych. Dwie osoby z podobnym obrazem w USG mogą mieć zupełnie inne tło choroby i inne rokowanie.
Co zwykle dzieje się po wykryciu stłuszczenia
Radiolog nie leczy, ale sygnalizuje problem. Najczęstsza ścieżka po stwierdzeniu stłuszczenia to:
- ocena enzymów wątrobowych (ALT, AST, GGT, ALP), bilirubiny, profilu lipidowego i glikemii,
- wywiad dotyczący alkoholu, leków, chorób towarzyszących, w tym rodzinnych chorób wątroby,
- proste modyfikacje stylu życia – redukcja masy ciała, zmiana sposobu odżywiania, ograniczenie alkoholu, większa aktywność fizyczna,
- ewentualne skierowanie do hepatologa, zwłaszcza przy podwyższonych enzymach, współistnieniu cukrzycy czy objawach zaawansowanej choroby wątroby,
- badanie kontrolne za kilka–kilkanaście miesięcy w celu oceny dynamiki zmian.
Typowa sytuacja z gabinetu: pacjent z otyłością i łagodnie podwyższonym ALT otrzymuje opis „stłuszczenie wątroby w stopniu umiarkowanym”. Po wprowadzeniu diety, schudnięciu kilku–kilkunastu kilogramów i poprawie parametrów metabolicznych w USG wykonywanym po roku wątroba często wygląda już wyraźnie lepiej.
Kiedy stłuszczenie budzi większy niepokój
Nie każde stłuszczenie jest „łagodne”. Bardziej intensywnej diagnostyki szuka się, gdy:
- w USG pojawiają się cechy marskości (nieregularny obrys, guzowata powierzchnia, powiększona śledziona, poszerzone naczynia krążenia obocznego),
- enzymy wątrobowe są znacznie podwyższone lub utrzymują się w górnej granicy normy mimo modyfikacji stylu życia,
- pacjent ma inne przewlekłe choroby wątroby (np. WZW B/C, hemochromatozę, autoimmunologiczne zapalenie),
- dochodzi do gwałtownego pogorszenia stanu ogólnego – utrata masy ciała, żółtaczka, wodobrzusze.
W takich sytuacjach USG jest punktem wyjścia do dalszej ścieżki diagnostycznej – od elastografii przez rezonans do ewentualnej biopsji.
Ogniskowe stłuszczenie i ogniskowy brak stłuszczenia – „plamy” w wątrobie, które mylą
Czym jest ogniskowe stłuszczenie wątroby
Ogniskowe stłuszczenie oznacza, że tłuszcz odkłada się nie równomiernie, lecz w jednym lub kilku ograniczonych obszarach miąższu. W USG taki obszar jest:
- jaśniejszy (hyperechogeniczny) niż otaczająca tkanka,
- zwykle dobrze odgraniczony, ale bez pełnej „torebki” jak przy guzach litych,
- położony w typowych rejonach – np. w okolicy wnęki wątroby, przy żyłach wrotnych, w sąsiedztwie pęcherzyka żółciowego.
Te „plamy” tłuszczu mogą na pierwszy rzut oka przypominać guz. Różnica polega jednak na tym, że ogniskowe stłuszczenie nie deformuje naczyń, nie daje patologicznego przepływu w dopplerze i zwykle zachowuje się stabilnie w czasie lub zmienia się równolegle z nasileniem uogólnionego stłuszczenia.
Jak radiolog odróżnia ogniskowe stłuszczenie od guza
W codziennej praktyce kilka cech obrazu przemawia za łagodnym ogniskowym stłuszczeniem:
Typowe lokalizacje i pułapki diagnostyczne
Ogniskowe stłuszczenie i ogniskowy brak stłuszczenia mają swoje „ulubione” miejsca. Ta powtarzalność pomaga radiologowi w interpretacji, ale dla osoby czytającej opis bywa źródłem niepokoju. Co pojawia się najczęściej?
- Okolica wnęki wątroby – w pobliżu żyły wrotnej, dróg żółciowych; zmiana często opisana jako „ogniskowe stłuszczenie w segmentach IV/V”. Położenie przy dużych naczyniach, bez cech ucisku, przemawia za łagodnym charakterem.
- Okolica pęcherzyka żółciowego – „plama” jasnej tkanki obok niewielkiego pęcherzyka może wyglądać niepokojąco, jednak zwykle jest elementem nierównomiernego odkładania się tłuszczu.
- Przy torebce wątroby – zwłaszcza w prawym płacie, w segmentach VI–VII. Zmiana ma wtedy półksiężycowaty kształt, szeroką podstawę przy powierzchni narządu.
Pułapka polega na tym, że ogniskowe stłuszczenie pojawia się u osób z uogólnionym stłuszczeniem, ale bywa też pierwszym, pojedynczym „ogniskiem” w jeszcze względnie prawidłowym miąższu. W takiej sytuacji radiolog szczegółowo ocenia granice zmiany, jej wpływ na naczynia i ewentualne cechy torebki, a przy wątpliwościach kieruje pacjenta na rezonans lub kontrolne USG.
Ogniskowy brak stłuszczenia – „ciemniejsze wyspy” w jasnej wątrobie
Odwrotną sytuacją jest ogniskowy brak stłuszczenia (focal fatty sparing). Cała wątroba jest jasna, a pojedyncze fragmenty pozostają mniej echogeniczne, czyli ciemniejsze. W opisie badania mogą pojawić się sformułowania:
- „obszar obniżonej echogeniczności na tle stłuszczałego miąższu, odpowiadający ogniskowemu braku stłuszczenia”,
- „hipoechogeniczny rejon przy wnęce, o obrazowaniu typowym dla fatty sparing”.
Na monitorze taki obszar łatwo pomylić z guzem, szczególnie jeśli pacjent ma już rozpoznaną chorobę nowotworową w innej lokalizacji. Różnicę robi kontekst: brak cech masy uciskającej, charakterystyczna lokalizacja i brak patologicznego unaczynienia w dopplerze przemawiają za wariantem stłuszczenia, nie za nową zmianą lityczną.
Jak radiolog odróżnia ogniskowe zaburzenia stłuszczenia od guza
Podczas opisywania USG wątroby radiolog konsekwentnie zadaje sobie dwa pytania: co wiemy z obrazu i czego wciąż nie wiemy. W tle są cztery kluczowe kryteria:
- relacja do naczyń – ogniskowe stłuszczenie/brak stłuszczenia „szanuje” przebieg żył wrotnych i wątrobowych, nie zwęża ich, nie przemieszcza w sposób typowy dla guzów,
- brak efektu masy – nie dochodzi do deformacji obrysu wątroby ani ucisku na sąsiednie struktury; granica zmiany jest płaska, a nie wypukła,
- jednorodna echogeniczność – „plama” jest równa w środku, bez wewnętrznych węzłów, przegród, ognisk zwapnień, które nasuwałyby inną patologię,
- stabilność w czasie – przy porównaniu z poprzednimi badaniami ogniskowe zaburzenia stłuszczenia pozostają w tym samym miejscu lub zmieniają się zgodnie z ogólnym nasileniem stłuszczenia, nie rosną niezależnie jak guz.
Jeżeli któryś z tych punktów budzi wątpliwości (np. pojawia się efekt masy, nieregularne granice, sygnał przepływu w dopplerze), opis najczęściej zawiera wzmiankę o „zmianie niejednoznacznej” i propozycję dalszego obrazowania w rezonansie z kontrastem.
Kiedy ogniskowe stłuszczenie lub brak stłuszczenia wymaga dalszej diagnostyki
Część takich zmian kończy swoją historię na jednym USG, z zaleceniem rutynowej kontroli. Są jednak sytuacje, w których lekarz kierujący lub radiolog dąży do doprecyzowania rozpoznania:
- obciążony wywiad onkologiczny – u pacjenta z nowotworem jelita grubego, piersi czy nerki każdy nowy „plamisty” obszar w wątrobie jest analizowany ostrożniej, często z szybkim skierowaniem na TK lub MR,
- brak typowej lokalizacji i obrazu – zmiana leży poza klasycznymi rejonami dla ogniskowego stłuszczenia, ma nierówne brzegi lub mieszany charakter echogeniczności,
- dynamika w krótkim czasie – jeśli w opisie kontrolnym po kilku miesiącach zmiana wyraźnie urosła, a ogólne stłuszczenie pozostało bez zmian, pojawia się podejrzenie innego procesu,
- towarzyszące nieprawidłowości laboratoryjne – istotnie podwyższone enzymy wątrobowe, markery nowotworowe, niewyjaśniona utrata masy ciała.
W takich scenariuszach USG jest pierwszym sygnałem, ale kluczową odpowiedź przynoszą metody przekrojowe (TK, MR), niekiedy uzupełnione o biopsję celowaną.
Znaczenie porównania z poprzednimi badaniami
Opis USG wątroby nabiera pełnego znaczenia, gdy można go zestawić z wcześniejszymi wynikami tego samego pacjenta. Ten prosty krok często przesądza o tym, czy zmiana jest traktowana jako łagodna, czy wymagająca pilnej diagnostyki.
Jeśli ogniskowe stłuszczenie lub brak stłuszczenia pozostaje stabilne od wielu lat, z niewielkimi wahaniami wielkości, zwykle potwierdza to jego łagodny charakter. Gwałtowna zmiana wielkości, kształtu lub echostruktury „plamy” w odstępie kilku miesięcy uruchamia już inną ścieżkę: porównanie z wynikami badań laboratoryjnych, zleceniem rezonansu, czasem konsultacją w ośrodku hepatologicznym.
W praktyce przydatne jest przynoszenie na kolejne wizyty poprzednich opisów i płyt. Pozwala to uniknąć niepotrzebnych powtórzeń badań, a jednocześnie wyłapać sytuacje, w których obraz istotnie się zmienił.
Torbiele wątroby – obraz USG i najczęstsze rodzaje
Torbiele wątroby to jedne z najczęstszych „dodatkowych” znalezisk w badaniu USG. W większości przypadków są zmianą łagodną, niewymagającą leczenia, ale ich opis bywa niepokojący dla pacjenta. Podstawowe pytanie brzmi: czy mamy do czynienia z prostą torbielą, czy z torbielą złożoną.
- Prosta torbiel – bezechowa (czarna), o cienkiej, gładkiej ścianie, z wyraźnym tylnym wzmocnieniem. Nie zawiera przegrod, wewnętrznych struktur, ognisk zwapnień. Opis często zawiera stwierdzenie „torbiel prosta, bez cech podejrzanych”.
- Torbiel złożona – w jej obrębie pojawiają się przegrody, zgrubienia ściany, elementy lito-płynowe. Taki obraz wymaga dalszej oceny, bo mieści się w nim zarówno krwiak po urazie, ropień, jak i zmiana nowotworowa o charakterze torbielowatym.
W opisie USG można spotkać też określenia „liczne drobne torbiele” lub „pojedyncza torbiel o wymiarach…”. Przy braku cech powikłań są to zazwyczaj przypadkowe znaleziska, monitorowane jedynie kontrolnie.
Kiedy torbiel może być problemem
W części przypadków torbiel wywołuje dolegliwości lub budzi wątpliwości diagnostyczne. Dzieje się tak, gdy:
- osiąga duże rozmiary i zaczyna uciskać sąsiednie narządy,
- ma nietypowy obraz – gruba, nieregularna ściana, liczne przegrody, podejrzane unaczynienie w dopplerze,
- podejrzewa się etiologię pasożytniczą (np. bąblowica) – wtedy torbiel może mieć nieregularny kształt, „torbiele w torbieli”, elementy martwicze,
- towarzyszą jej objawy stanu zapalnego – gorączka, ból w prawym podżebrzu, podwyższone parametry zapalne w badaniach krwi, co może sugerować ropień.
W takich sytuacjach lekarz kierujący zwykle zleca pogłębioną diagnostykę: rezonans z kontrastem, tomografię komputerową, badania serologiczne przy podejrzeniu zakażenia pasożytniczego, a niekiedy punkcję lub zabieg chirurgiczny.
Naczyniaki wątroby – najczęstsze łagodne zmiany ogniskowe
Naczyniak jamisty jest najczęściej rozpoznawaną łagodną zmianą ogniskową wątroby. Diagnoza w dużej części opiera się na typowym obrazie USG, czasem potwierdzonym w rezonansie. Co zwykle zapisuje radiolog?
- Mała, dobrze odgraniczona zmiana, o jednorodnej, wysokiej echogeniczności („bardzo jasna”),
- brak cech patologicznego przepływu w dopplerze,
- stabilność w czasie przy porównaniu z wcześniejszymi badaniami.
W opisie może się pojawić zdanie: „obraz zmiany odpowiada typowemu naczyniakowi” lub „łagodna zmiana ogniskowa o charakterze naczyniaka”. Jeśli rozmiary są niewielkie, a pacjent nie ma innych obciążeń (np. choroby nowotworowej), zwykle kończy się na rutynowej kontroli po roku–dwóch.
Zmiany „podejrzane” – jakie cechy w USG zwiększają czujność onkologiczną
USG nie stawia ostatecznego rozpoznania nowotworu, ale jest czułe w wychwytywaniu zmian, które odstają od typowego obrazu łagodnych struktur. Sygnałem alarmowym bywa połączenie kilku elementów:
- nieregularne, niewyraźne granice zmiany, czasem z „wypustkami” w głąb miąższu,
- heterogenna echostruktura – obszary o różnej jasności, ogniska martwicy, zwapnienia,
- efekt masy – przemieszczenie lub ucisk naczyń, dróg żółciowych, odkształcenie torebki wątroby,
- patologiczne unaczynienie w badaniu dopplerowskim – chaotyczny, nieregularny przepływ, naczynia wnikające w zmianę,
- wieloogniskowość u pacjenta z rozpoznanym nowotworem pozawątrobowym – liczne ogniska w różnych segmentach.
W takim opisie radiolog najczęściej używa określeń ostrożnościowych: „zmiana ogniskowa o niejednoznacznym charakterze”, „obraz wymagający weryfikacji w badaniu TK/MR”, „podejrzenie zmiany przerzutowej/pierwotnej”. Dalszy tok postępowania zależy potem od całości sytuacji klinicznej – chorób towarzyszących, wyników krwi, wieku pacjenta.
Dlaczego ten sam opis USG może oznaczać coś innego u różnych pacjentów
Ten sam fragment opisu – np. „pojedyncza hipoechogeniczna zmiana w segmencie VII, 12 mm” – może mieć różną wagę w zależności od kontekstu. Rozbieżność wynika z prostego zestawu pytań: czy pacjent ma znany nowotwór, czy stwierdzono marskość, czy wyniki krwi są prawidłowe.
U osoby bez innych obciążeń taka zmiana bywa traktowana jako niespecyficzne ognisko, z zaleceniem kontrolnego badania obrazowego. U chorego po leczeniu raka jelita grubego ten sam opis wywołuje natychmiastową reakcję: pilny rezonans lub tomografia w poszukiwaniu przerzutu. Różni się nie tyle sam obraz, ile prawdopodobieństwo określonego rozpoznania w danym kontekście.
Rola współpracy między radiologiem a lekarzem prowadzącym
Opis USG wątroby jest fragmentem większej układanki diagnostycznej. Radiolog widzi obraz, ale nie zawsze zna pełną historię pacjenta. Lekarz prowadzący dysponuje z kolei wynikami badań krwi, dokumentacją onkologiczną, informacją o przebytych zakażeniach czy przyjmowanych lekach.
W dobrze prowadzonej diagnostyce te dwa spojrzenia się uzupełniają. Radiolog sygnalizuje nieprawidłowości („zmiany ogniskowe wymagające weryfikacji”, „cechy stłuszczenia z podejrzeniem włóknienia”), a lekarz kierujący przekłada to na kolejne kroki: badania laboratoryjne, obrazowe, ewentualnie zabiegi inwazyjne. Dzięki temu ten sam opis – „plamy w wątrobie”, „torbiele”, „hipoechogeniczne ognisko” – może zostać osadzony w realnych potrzebach konkretnego pacjenta, a nie w oderwanych od kontekstu etykietach diagnostycznych.
Najczęściej zadawane pytania (FAQ)
Po co robi się USG wątroby i kiedy lekarz je zleca?
USG wątroby zlecane jest przede wszystkim przy podwyższonych enzymach wątrobowych (ALT, AST, GGTP, ALP), nieprawidłowej bilirubinie, bólach lub uczuciu rozpierania w prawym podżebrzu oraz przy podejrzeniu stłuszczenia czy choroby przewlekłej wątroby. To także podstawowe badanie u osób z wirusowym zapaleniem wątroby, marskością, chorobą alkoholową wątroby lub chorobami metabolicznymi.
Drugą grupę stanowią badania profilaktyczne – np. u osób z otyłością, cukrzycą, zespołem metabolicznym, u pacjentów po leczeniu onkologicznym lub po zabiegach na wątrobie. Często zmiany takie jak stłuszczenie, torbiele czy drobne guzki wykrywane są „przy okazji” rutynowego USG jamy brzusznej, zanim pojawią się objawy.
Co wykrywa USG wątroby, a czego tym badaniem nie da się jednoznacznie ocenić?
USG bardzo dobrze pokazuje wielkość wątroby, jej echostrukturę (czyli „ziarnistość” miąższu), zarysy narządu oraz obecność zmian ogniskowych – guzków, torbieli, ognisk stłuszczenia, zmian hypoechogenicznych i hyperechogenicznych. Uwidacznia także drogi żółciowe oraz naczynia (żyła wrotna, żyły wątrobowe, tętnica wątrobowa), zwłaszcza gdy używany jest doppler.
USG ma jednak wyraźne ograniczenia. Co wiemy? Obraz często sugeruje łagodną zmianę (np. typowy naczyniak czy prosta torbiel). Czego nie wiemy po samym USG? Nie zawsze da się rozstrzygnąć, czy każda zmiana jest na pewno łagodna i czy nie ma bardzo małych, wczesnych ognisk nowotworowych. W takich sytuacjach potrzebne są badania uzupełniające – przede wszystkim tomografia komputerowa (TK), rezonans magnetyczny (MRI), a czasem biopsja.
Kiedy po USG wątroby trzeba zrobić TK lub rezonans (MRI)?
TK lub MRI wątroby zlecane są głównie wtedy, gdy w USG wykryto zmianę ogniskową o niejednoznacznym obrazie, gdy istnieje podejrzenie nowotworu złośliwego lub przerzutów, albo gdy trzeba dokładnie ocenić unaczynienie guzka. Takie badania są też standardem przed leczeniem zabiegowym – np. planowaną resekcją, ablacją czy radioterapią celowaną.
TK/MRI z kontrastem pozwalają analizować tzw. fazy naczyniowe (tętniczą, wrotną, późną), co jest kluczowe w różnicowaniu charakteru guza. USG w tej układance pełni rolę pierwszego, bezpiecznego badania przesiewowego i kontrolnego, ale nie zastępuje bardziej szczegółowej diagnostyki, jeśli obraz budzi wątpliwości.
Jak często trzeba powtarzać USG wątroby przy stłuszczeniu, torbieli lub łagodnym guzku?
Częstotliwość kontroli zależy od typu zmiany i ogólnego stanu wątroby. Przy prostym stłuszczeniu u osoby z nadwagą USG wykonuje się zwykle co 12–24 miesiące, o ile lekarz nie ustali inaczej. W przypadku typowej, niewielkiej łagodnej zmiany ogniskowej (np. naczyniaka) pierwsza kontrola bywa po 6–12 miesiącach, a kolejne – rzadziej lub tylko przy nowych objawach.
Przy podejrzeniu choroby przewlekłej, np. marskości, harmonogram ustala się indywidualnie – często co 6–12 miesięcy. U pacjentów onkologicznych terminy badań są ściśle uzależnione od rodzaju nowotworu i schematu leczenia. Jeśli w opisie USG nie ma informacji „kiedy powtórzyć badanie”, tę kwestię najlepiej wyjaśnić z lekarzem prowadzącym.
Jak przygotować się do USG wątroby, żeby wynik był jak najbardziej wiarygodny?
Standardowe przygotowanie polega na pozostaniu na czczo przez 6–8 godzin – bez jedzenia, można pić niewielkie ilości wody. Dzień przed badaniem unika się produktów silnie wzdymających (strączki, napoje gazowane, kapusta, duże porcje surowych warzyw), a kilka godzin przed USG lepiej nie palić i nie żuć gumy, by nie połykać powietrza.
Leki przyjmowane przewlekle zazwyczaj bierze się jak zwykle, popijając małym łykiem wody, chyba że lekarz zaleci inaczej. Czasem stosuje się preparaty zmniejszające ilość gazów (np. z simetikonem) dzień przed badaniem. U chorych z cukrzycą, kobiet w ciąży lub osób w ciężkim stanie szczegóły przygotowania może zmodyfikować lekarz kierujący.
Dlaczego w opisie USG wątroby pojawia się informacja „ocena ograniczona z powodu otyłości” lub „gazów jelitowych”?
Wątroba leży wysoko, częściowo za łukiem żebrowym. Fale ultradźwiękowe nie przechodzą dobrze przez powietrze, dlatego duża ilość gazów w jelitach nad wątrobą dosłownie „zasłania” fragment obrazu. Podobnie otyłość brzuszna i grube powłoki utrudniają dotarcie fali ultradźwiękowej do głębiej położonego narządu.
Radiolog, dopisując w opisie „jakość badania utrudniona z powodu otyłości” czy „ograniczona ocena miąższu z powodu gazów”, sygnalizuje ograniczenia metody, a nie „ocenia” pacjenta. To ważna informacja – pozwala zrozumieć, że niektórych małych lub głęboko położonych zmian po prostu nie da się w takich warunkach wiarygodnie zobrazować.
Jak wygląda samo badanie USG wątroby krok po kroku?
Badanie trwa zwykle kilkanaście minut. Pacjent kładzie się na plecach, odsłaniając brzuch i prawe podżebrze. Na skórę nakładany jest żel, który poprawia przewodzenie ultradźwięków. Lekarz przykłada głowicę USG i przesuwa ją w różnych kierunkach, prosząc czasem o głęboki wdech lub zmianę pozycji ciała (np. na bok), by lepiej uwidocznić określone fragmenty wątroby.
USG jest badaniem bezbolesnym, choć ucisk głowicą może być nieprzyjemny przy silnej tkliwości wątroby lub dużym napięciu powłok. Wynik w formie opisu i wydruku obrazów pacjent otrzymuje zazwyczaj od razu po badaniu, a interpretację w szerszym kontekście (wyniki krwi, objawy) przeprowadza lekarz prowadzący.
Kluczowe Wnioski
- USG wątroby jest podstawowym, nieinwazyjnym badaniem obrazowym jamy brzusznej – używa się go zarówno w profilaktyce (otyłość, cukrzyca, zespół metaboliczny, nadużywanie alkoholu), jak i przy objawach bólowych czy nieprawidłowych wynikach prób wątrobowych.
- Badanie dobrze ocenia wielkość i strukturę wątroby, drogi żółciowe oraz naczynia, a także wykrywa stłuszczenie, torbiele i liczne łagodne zmiany ogniskowe, które często są odkrywane przypadkowo przy rutynowym USG jamy brzusznej.
- Samo USG nie rozstrzyga ostatecznie charakteru każdej zmiany ogniskowej – wiemy, że „coś jest”, ale często nie wiemy, czy to na pewno proces łagodny; przy wątpliwościach konieczne są badania uzupełniające (TK, MRI, czasem biopsja).
- Tomografia komputerowa i rezonans magnetyczny są badaniami bardziej szczegółowymi, kluczowymi przy podejrzeniu nowotworów, przerzutów i planowaniu leczenia zabiegowego, zwłaszcza dzięki analizie faz naczyniowych po podaniu kontrastu.
- USG wątroby pełni dwie główne role: badania przesiewowego (szukanie nieznanych wcześniej zmian) oraz badania celowanego (kontrola konkretnej, już opisanej zmiany; stąd częste odniesienia typu „w porównaniu z badaniem z dnia…”).
- Częstotliwość kontroli USG jest indywidualna: przy prostym stłuszczeniu zwykle co 12–24 miesiące, przy łagodnych zmianach ogniskowych początkowo po 6–12 miesiącach, a przy chorobach przewlekłych wątroby czy u pacjentów onkologicznych – według szczegółowego planu lekarza.
Bibliografia i źródła
- Polskie Towarzystwo Ultrasonograficzne – Standardy badań ultrasonograficznych. Polskie Towarzystwo Ultrasonograficzne (2011) – Standardy wykonywania USG jamy brzusznej i wątroby
- AASLD Practice Guidance on the clinical assessment and management of nonalcoholic fatty liver disease. American Association for the Study of Liver Diseases (2018) – Wskazania do USG w stłuszczeniu wątroby i monitorowanie
- EASL Clinical Practice Guidelines: Management of hepatocellular carcinoma. European Association for the Study of the Liver (2018) – Rola USG, TK i MRI w diagnostyce zmian ogniskowych i HCC
- WFUMB Guidelines and Recommendations on the Clinical Use of Ultrasound Elastography. World Federation for Ultrasound in Medicine and Biology (2015) – Możliwości i ograniczenia USG w ocenie przewlekłych chorób wątroby
- Diagnostic Ultrasound. Elsevier (2018) – Podręcznik: technika USG jamy brzusznej, obraz prawidłowy i patologiczny wątroby